|
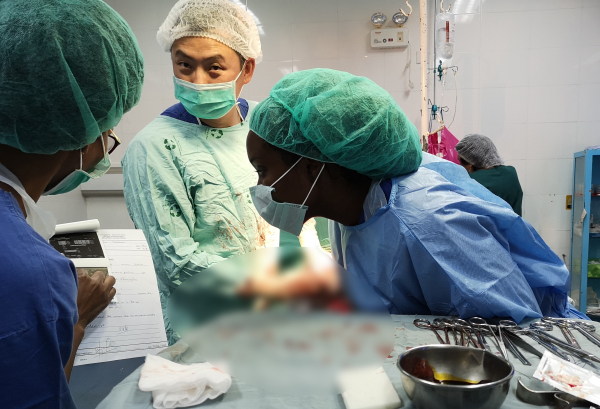
本网消息(文/王齐尔、杨志玲)成都大学附属医院妇产科主治医师、援佛得角医疗队员王齐尔来到佛得角已经两个多月了,他每天都在迎接新生命的过程中度过。在跨国组合的默契配合下完成了一台接一台的手术。 近日,科室收治了一名“腹腔妊娠”的患者,被诊断为胎儿畸形,于是行剖宫术取胚,王齐尔在术前已经估计到手术不会好做,可能会有很严重的粘连,果不其然术中发现大网膜与膀胱粘连紧密,血管充盈明显,仔细分离粘连暴露部分子宫后,发现子宫质地较硬,与以往妊娠子宫不同,继续分离粘连,发现子宫上方质地软,囊性结构,可触及胎儿肢体,突然一种不好的念头闪过,难道这是腹腔妊娠?王齐尔很兴奋,因为这在国内是很难遇到的 ,脑海里马上闪过,曾经学习过的处理流程,王齐尔心里想必须要明确我的判断,找到依据,所以他继续分离粘连,扩大了子宫正常的面积,发现子宫两侧圆韧带位于妊娠囊性结构下方,果然是腹腔妊娠,马上通知科室主任,紧急备血(在这个地方术前是不备血的与国内不同而且能输上血已经是很高的待遇了)科主任联系外科医生,外科医生上台后手术继续,娩出胎儿后,手术视野更加清晰,胎盘附着与肠系膜及左侧盆侧壁,此时胎盘附着处开始出血,在外科医生的协助下娩出胎盘,结扎了出血的血管,局部创面予以压迫止血。手术顺利结束后王齐尔才松了一口气,术后王齐尔说“这次手术经历,对我是一种历练,妇产科是一个高危科室,我们必须要不断的学习和交流,同时也体现了妇产科需要多科协作的必要性”。 手术过程可谓惊心动魄!术中发现妊娠囊腔位于子宫底后方,胎盘附着肠系膜及左侧盆侧壁。外科医生一起上台协助手术,经过3个小时的手术,成功将胎儿及妊娠物取出,术中失血3000ml,输血500ml,术后输血浆600ml.术后患者血红蛋白72g,未出现严重并发症,病人术后4天顺利出院。“应该说,这是我工作十余年来见到过的最大孕周的腹腔妊娠了。” 王齐尔说。 科普知识:腹腔妊娠是异位妊娠的一种,是指胚胎或胎儿位于腹腔内,其发生率约为1:15000,母体死亡率约为5%,胎儿存活率仅为1%。分为原发性腹腔妊娠和继发性腹腔妊娠两种。原发性腹腔妊娠指受精卵直接种植于腹膜、肠系膜、大网膜等处,极少见。继发性腹腔妊娠往往发生于输卵管妊娠流产或破裂后,偶可继发于卵巢妊娠或子宫内妊娠而子宫存在缺陷破裂后。 原发性腹腔妊娠极少见,继发性腹腔妊娠往往发生于输卵管妊娠流产或破裂后,偶可继发于卵巢妊娠或子宫内妊娠而子宫存在缺陷(如瘢痕子宫裂开或子宫腹膜瘘)破裂后。 患者有停经及早孕反应,且病史中多有输卵管妊娠流产或破裂症状,即停经后腹痛及阴道流血。随后阴道流血停止,腹部逐渐增大。胎动时,孕妇常感腹部疼痛,随着胎儿长大,症状逐渐加重。腹部检查发现子宫轮廓不清,但胎儿肢体极易触及,胎位异常,肩先露或臀先露,胎先露部高浮,胎心异常清晰,胎盘杂音响亮。盆腔检查发现宫颈位置上移,子宫比妊娠月份小并偏于一侧,但有时不易触及,胎儿位于子宫另一侧。近预产期时可有阵缩样假分娩发动,但宫口不扩张,经宫颈管不能触及胎先露部。若胎儿死亡,妊娠征象消失,月经恢复来潮,粘连的脏器和大网膜包裹死胎。胎儿逐渐缩小,日久者干尸化或成为石胎。若继发感染,形成脓肿,可向母体的肠管、阴道、膀胱或腹壁穿通。 B型超声波检查,发现宫腔内空虚,胎儿与子宫分离;在胎儿与膀胱见未见子宫肌壁层;胎儿与子宫关系异常或胎位异常;子宫外可见胎盘组织。X线、MRI、CT对诊断也有一定帮助。根据临床表现及检查可以诊断。 原发性腹腔妊娠诊断标准: 1.两侧输卵管和卵巢必须正常,无近期妊娠的证据。 2.无子宫腹膜瘘形成。 3.妊娠只存在于腹腔内,无输卵管妊娠等的可能性。B型超声显像若宫腔空虚,胎儿位于子宫以外,有助于诊断。 腹腔妊娠确诊后,应剖腹取出胎儿,胎盘的处理应特别慎重,因胎盘种植于肠管或肠系膜等处,任意剥离将引起大出血。因此,对胎盘的处理要根据其附着部位、胎儿存活及死亡时间来决定。胎盘附着于子宫、输卵管或阔韧带位置,可将胎盘连同附着的器官一并切除。胎盘附着于腹膜或肠系膜等处,胎儿存活或死亡不久(不足4周),则不能强行剥离胎盘,可在紧靠胎盘处结扎切断脐带取出胎儿,将胎盘原位保留,待其自行吸收,术后随访HCG值。若未吸收而发生感染者,应再度剖腹探查切除或引流;若胎儿死亡已久,则可试行剥离胎盘,有困难时仍宜将胎盘留于腹腔内,一般不作胎盘部分切除。术前须做好输血准备,术后应用抗生素预防感染。将胎盘留于腹腔内者,应定期通过超声检查及hCG(人绒毛膜促性腺激素)测定了解胎盘退化吸收程度。
(编辑:王麒钧 责编:孟晖)
|

 微信公众号
微信公众号 新浪微博
新浪微博 趣医院
趣医院